De evolutie van het begrip sepsis en septische shock
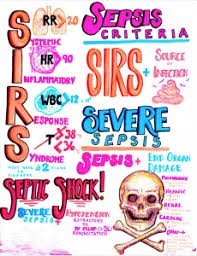
SIRS
De eerste definitie van sepsis werd in 1992 door Bone ontwikkeld als leidraad voor onderzoek en praktijk. Hierbij werd een brede definitie van sepsis en het concept van systemisch inflammatoire respons syndroom (SIRS) geformuleerd. (van der Woude et al., 2018) SIRS wordt gekenmerkt door een cluster van symptomen die worden veroorzaakt door een inflammatoire respons die al dan niet het gevolg is van een infectieus proces (Makic & Bridges, 2018). Deze cluster van symptomen omvat:
In aanwezigheid van een infectie en ten minste twee klinische symptomen van SIRS werd de systemische respons geïdentificeerd als sepsis (Garbero, Simoes, Martins, Cruz, & von Zuben, 2019; Hanrath & Hamel, 2017b; Makic & Bridges, 2018). Deze definitie is meer dan twee decennia lang grotendeels onveranderd gebleven (Garbero et al., 2019). Op een internationale Sepsis conferentie in 2001 werd geconcludeerd dat de SIRS-criteria niet specifiek genoeg waren om systemische ontstekingen als gevolg van een infectie te diagnosticeren. Vanwege de hoge gevoeligheid bij het voorspellen van systemische ontstekingen werden de SIRS-criteria echter gehandhaafd. Als gevolg van de toenemende kritiek op de lage specificiteit van de SIRS-criteria was een actualisering van de sepsis-definitie en -criteria nodig.
De Sepsis-3-taskforce werd in 2014 bijeengeroepen door de Society of Critical Medicine (SCCM) en de European Society of Intensive Care Medicine (ESICM). Deze introduceerde nieuwe definities voor sepsis en septische shock op basis van de vooruitgang in de wetenschap. Een belangrijke wijziging in de nieuwe definities was de eis dat sepsis door een infectie zou worden veroorzaakt. Dit pathologische inzicht verwijdert SIRS uit de definitie van sepsis, omdat verscheidene andere aandoeningen dan infectie SIRS kunnen veroorzaken. (Brink et al., 2019; Makic & Bridges, 2018) Het gebruik van twee of meer SIRS-criteria om sepsis te identificeren, werd door de taskforce unaniem als nutteloos beschouwd. Veranderingen in de temperatuur, het aantal witte bloedcellen en de hartslag weerspiegelen ontsteking, de reactie van de gastheer op “gevaar” in de vorm van een infectie of andere oorzaken. De SIRS-criteria duiden niet noodzakelijk op een ontregelde, levensbedreigende reactie. SIRS-criteria zijn aanwezig bij veel patiënten, waaronder diegenen die nooit een infectie ontwikkelen en nooit negatieve resultaten hebben. Bovendien vertoonde een aantal patiënten met infectie en nieuw orgaanfalen niet het vereist minimum van twee SIRS-criteria om te voldoen aan de definitie van sepsis. (Singer et al., 2016) In 2016 publiceerde een internationale sepsis-taskforce een nieuwe internationale consensus voor de definitie van sepsis en septisch shock (Garbero et al., 2019; van der Woude et al., 2018).
SIRS
De eerste definitie van sepsis werd in 1992 door Bone ontwikkeld als leidraad voor onderzoek en praktijk. Hierbij werd een brede definitie van sepsis en het concept van systemisch inflammatoire respons syndroom (SIRS) geformuleerd. (van der Woude et al., 2018) SIRS wordt gekenmerkt door een cluster van symptomen die worden veroorzaakt door een inflammatoire respons die al dan niet het gevolg is van een infectieus proces (Makic & Bridges, 2018). Deze cluster van symptomen omvat:
- Temperatuur < 36°C of > 38°C
- Hartslag > 90/minuut
- Ademhalingsfrequentie > 20/minuut of PaCO² < 32mmHg
- Witte bloedcellen < 4.000 mm³ of > 12.000 mm³
In aanwezigheid van een infectie en ten minste twee klinische symptomen van SIRS werd de systemische respons geïdentificeerd als sepsis (Garbero, Simoes, Martins, Cruz, & von Zuben, 2019; Hanrath & Hamel, 2017b; Makic & Bridges, 2018). Deze definitie is meer dan twee decennia lang grotendeels onveranderd gebleven (Garbero et al., 2019). Op een internationale Sepsis conferentie in 2001 werd geconcludeerd dat de SIRS-criteria niet specifiek genoeg waren om systemische ontstekingen als gevolg van een infectie te diagnosticeren. Vanwege de hoge gevoeligheid bij het voorspellen van systemische ontstekingen werden de SIRS-criteria echter gehandhaafd. Als gevolg van de toenemende kritiek op de lage specificiteit van de SIRS-criteria was een actualisering van de sepsis-definitie en -criteria nodig.
De Sepsis-3-taskforce werd in 2014 bijeengeroepen door de Society of Critical Medicine (SCCM) en de European Society of Intensive Care Medicine (ESICM). Deze introduceerde nieuwe definities voor sepsis en septische shock op basis van de vooruitgang in de wetenschap. Een belangrijke wijziging in de nieuwe definities was de eis dat sepsis door een infectie zou worden veroorzaakt. Dit pathologische inzicht verwijdert SIRS uit de definitie van sepsis, omdat verscheidene andere aandoeningen dan infectie SIRS kunnen veroorzaken. (Brink et al., 2019; Makic & Bridges, 2018) Het gebruik van twee of meer SIRS-criteria om sepsis te identificeren, werd door de taskforce unaniem als nutteloos beschouwd. Veranderingen in de temperatuur, het aantal witte bloedcellen en de hartslag weerspiegelen ontsteking, de reactie van de gastheer op “gevaar” in de vorm van een infectie of andere oorzaken. De SIRS-criteria duiden niet noodzakelijk op een ontregelde, levensbedreigende reactie. SIRS-criteria zijn aanwezig bij veel patiënten, waaronder diegenen die nooit een infectie ontwikkelen en nooit negatieve resultaten hebben. Bovendien vertoonde een aantal patiënten met infectie en nieuw orgaanfalen niet het vereist minimum van twee SIRS-criteria om te voldoen aan de definitie van sepsis. (Singer et al., 2016) In 2016 publiceerde een internationale sepsis-taskforce een nieuwe internationale consensus voor de definitie van sepsis en septisch shock (Garbero et al., 2019; van der Woude et al., 2018).
SEPSIS
Zoals door de Surviving Sepsis Campaign (SSC) gedefinieerd, is “sepsis de levensbedreigende orgaandisfunctie die wordt veroorzaakt door de reactie van het gastlichaam op de aanwezigheid van een infectie” (Coopersmith et al., 2018; Rhodes et al., 2017; Salomao et al., 2019; Singer et al., 2016; Walters, 2018) Op dit moment kan het geïdentificeerd worden door klinische tekenen en symptomen bij een patiënt met een vermoedelijke infectie. Omdat er geen gouden standaard diagnostische test bestaat, zocht de taskforce naar definities en ondersteunende klinische criteria die duidelijk waren en voldeden aan meerder bruikbaarheids- en validiteitsdomeinen. De taskforce heeft getracht sepsis te onderscheiden van een ongecompliceerde infectie en de definities van sepsis en septische shock bij te werken om in overeenstemming te zijn met een betere begrip van de pathologie. (Singer et al., 2016) In februari 2016 heeft de derde internationale consensusdefinitie voor Sepsis (Sepsis-3) de Sepsis-2-definitie uit 2001 vervangen (Brink et al., 2019). De definitie van sepsis -3 is gericht op het begrip dat sepsis een veelzijdige reactie van de patiënt is op infecties en resulteert in orgaandisfunctie. Sepsis wordt gedefinieerd als een levensbedreigende orgaandisfunctie veroorzaakt door een ontregelde reactie van de gastheer op een infectie. (Brink et al., 2019; Hotchkiss et al., 2017; Rhodes et al., 2017; Salomao et al., 2019; Singer et al., 2016) Deze nieuwe definitie benadrukt het primaat van de niet-homeostatische gastheerreactie op een infectie, de potentiële dodelijkheid die aanzienlijk hoger ligt dan een eenvoudige infectie, en de noodzaak van een dringende erkenning. (Singer et al., 2016)
De nieuwe definitie richt zich op orgaandisfunctie en hypoperfusie in aanwezigheid van een infectie, in plaats van op ontsteking (specifiek SIRS) (Brink et al., 2019; Hotchkiss et al., 2017; Singer et al., 2016). Sepsis-3 beveelt aan om gebruik te maken van de sequentiële (sepsis-gerelateerde) score voor de beoordeling van orgaanfalen (SOFA) voor het beoordelen van orgaandisfuncties om patiënten met sepsis te identificeren (Makic & Bridges, 2018). De SOFA en de snelle SOFA (qSOFA) zijn scoringsystemen die kliniekgegevens gebruiken als surrogaat voor orgaandisfunctie, deze worden verder besproken onder de screeningstools (Coopersmith et al., 2018). Zo wordt sepsis nu gedefinieerd als de aanwezigheid van een infectie in combinatie met een acute verandering in de SOFA-score van twee punten of meer (Cecconi, M., Evans, L., Levy, M., & Rhodes, A., 2018, Garbero et al., 2019; Salomao et al., 2019; Singer et al, 2016; van der Woude et al., 2018; Wiersinga, van Zanten, Kaasjager, & van der Poll, 2017; Worapratya & Wuthisuthimethawee, 2019).
De score van Systemic Inflammatory Response Syndrome (SIRS), die deel uitmaakte van de definitie in Sepsis-1 en -2, is verlaten (Brink et al., 2019; Makic & Bridges, 2018; Garbero et al., 2019). De nieuwe sepsis-3-definitie is echter niet zonder controverse. Er is discussie over de vraag of de nieuwe definitie kan falen in vroege herkenning en vertraagde resuscitatie van sepsispatiënten. (Worapratya & Wuthisuthimethawee, 2019) Ook kwamen verschillende opmerkingen met betrekking tot operationele aspecten zoals het ontbreken van lactaat als bewijs van hypoperfusie om sepsis vast te stellen terwijl een verhoogd lactaat vereist is om septische shock vast te stellen. Dit bracht de kwestie van de lage gevoeligheid van de nieuwe criteria voor de erkenning van patiënten met een hoog risico met zich mee, waardoor interventies in landen of regio’s waar het sterftecijfer al onaanvaardbaar is, kunnen worden vertraagd. (Salomao et al., 2019) Niet alle medische genootschappen ondersteunen de nieuwe definitie (Brink et al., 2019). De task force benadrukt dat de SIRS-criteria nog steeds nuttig kunnen zijn voor identificatie van een infectie (Salomao et al., 2019; Singer et al., 2016; Worapratya & Wuthisuthimethawee, 2019). SIRS-criteria gebruiken om patiënten met een infectie te identificeren in plaats van een patiënt met sepsis te labelen kan helpen om een meer kritische klinische evaluatie van de patiënt te eisen, waardoor overdiagnose en mogelijke overbelasting bij laboratoriumonderzoeken en therapeutische interventies wordt vermeden. (Salomao et al., 2019) Niet-specifieke SIRS-criteria zoals pyrexie of neutrofilie zullen blijven bijdragen bij de algemene diagnose van een infectie. Deze bevindingen vormen een aanvulling op de kenmerken van specifieke infecties (bijvoorbeeld uitslag, dysurie) die de aandacht richten op de waarschijnlijke anatomische bron en het infecterende organisme. (Singer et al., 2016)
Zoals door de Surviving Sepsis Campaign (SSC) gedefinieerd, is “sepsis de levensbedreigende orgaandisfunctie die wordt veroorzaakt door de reactie van het gastlichaam op de aanwezigheid van een infectie” (Coopersmith et al., 2018; Rhodes et al., 2017; Salomao et al., 2019; Singer et al., 2016; Walters, 2018) Op dit moment kan het geïdentificeerd worden door klinische tekenen en symptomen bij een patiënt met een vermoedelijke infectie. Omdat er geen gouden standaard diagnostische test bestaat, zocht de taskforce naar definities en ondersteunende klinische criteria die duidelijk waren en voldeden aan meerder bruikbaarheids- en validiteitsdomeinen. De taskforce heeft getracht sepsis te onderscheiden van een ongecompliceerde infectie en de definities van sepsis en septische shock bij te werken om in overeenstemming te zijn met een betere begrip van de pathologie. (Singer et al., 2016) In februari 2016 heeft de derde internationale consensusdefinitie voor Sepsis (Sepsis-3) de Sepsis-2-definitie uit 2001 vervangen (Brink et al., 2019). De definitie van sepsis -3 is gericht op het begrip dat sepsis een veelzijdige reactie van de patiënt is op infecties en resulteert in orgaandisfunctie. Sepsis wordt gedefinieerd als een levensbedreigende orgaandisfunctie veroorzaakt door een ontregelde reactie van de gastheer op een infectie. (Brink et al., 2019; Hotchkiss et al., 2017; Rhodes et al., 2017; Salomao et al., 2019; Singer et al., 2016) Deze nieuwe definitie benadrukt het primaat van de niet-homeostatische gastheerreactie op een infectie, de potentiële dodelijkheid die aanzienlijk hoger ligt dan een eenvoudige infectie, en de noodzaak van een dringende erkenning. (Singer et al., 2016)
De nieuwe definitie richt zich op orgaandisfunctie en hypoperfusie in aanwezigheid van een infectie, in plaats van op ontsteking (specifiek SIRS) (Brink et al., 2019; Hotchkiss et al., 2017; Singer et al., 2016). Sepsis-3 beveelt aan om gebruik te maken van de sequentiële (sepsis-gerelateerde) score voor de beoordeling van orgaanfalen (SOFA) voor het beoordelen van orgaandisfuncties om patiënten met sepsis te identificeren (Makic & Bridges, 2018). De SOFA en de snelle SOFA (qSOFA) zijn scoringsystemen die kliniekgegevens gebruiken als surrogaat voor orgaandisfunctie, deze worden verder besproken onder de screeningstools (Coopersmith et al., 2018). Zo wordt sepsis nu gedefinieerd als de aanwezigheid van een infectie in combinatie met een acute verandering in de SOFA-score van twee punten of meer (Cecconi, M., Evans, L., Levy, M., & Rhodes, A., 2018, Garbero et al., 2019; Salomao et al., 2019; Singer et al, 2016; van der Woude et al., 2018; Wiersinga, van Zanten, Kaasjager, & van der Poll, 2017; Worapratya & Wuthisuthimethawee, 2019).
De score van Systemic Inflammatory Response Syndrome (SIRS), die deel uitmaakte van de definitie in Sepsis-1 en -2, is verlaten (Brink et al., 2019; Makic & Bridges, 2018; Garbero et al., 2019). De nieuwe sepsis-3-definitie is echter niet zonder controverse. Er is discussie over de vraag of de nieuwe definitie kan falen in vroege herkenning en vertraagde resuscitatie van sepsispatiënten. (Worapratya & Wuthisuthimethawee, 2019) Ook kwamen verschillende opmerkingen met betrekking tot operationele aspecten zoals het ontbreken van lactaat als bewijs van hypoperfusie om sepsis vast te stellen terwijl een verhoogd lactaat vereist is om septische shock vast te stellen. Dit bracht de kwestie van de lage gevoeligheid van de nieuwe criteria voor de erkenning van patiënten met een hoog risico met zich mee, waardoor interventies in landen of regio’s waar het sterftecijfer al onaanvaardbaar is, kunnen worden vertraagd. (Salomao et al., 2019) Niet alle medische genootschappen ondersteunen de nieuwe definitie (Brink et al., 2019). De task force benadrukt dat de SIRS-criteria nog steeds nuttig kunnen zijn voor identificatie van een infectie (Salomao et al., 2019; Singer et al., 2016; Worapratya & Wuthisuthimethawee, 2019). SIRS-criteria gebruiken om patiënten met een infectie te identificeren in plaats van een patiënt met sepsis te labelen kan helpen om een meer kritische klinische evaluatie van de patiënt te eisen, waardoor overdiagnose en mogelijke overbelasting bij laboratoriumonderzoeken en therapeutische interventies wordt vermeden. (Salomao et al., 2019) Niet-specifieke SIRS-criteria zoals pyrexie of neutrofilie zullen blijven bijdragen bij de algemene diagnose van een infectie. Deze bevindingen vormen een aanvulling op de kenmerken van specifieke infecties (bijvoorbeeld uitslag, dysurie) die de aandacht richten op de waarschijnlijke anatomische bron en het infecterende organisme. (Singer et al., 2016)
SEVERE SEPSIS
Severe sepsis kenmerkt zich door sepsis geïnduceerde hypotensie/hypoperfusie met een systolische bloeddruk (SBD) onder 90 mmHg, een mean arterial pressure (MAP) onder de 70 mmHg of een daling van de SBD van 40 mmHg in vergelijking met de basiswaarde, een serum lactaat boven 2 mmol/liter en tekens van orgaandisfunctie zijnde acute oligurie,… (Makic & Bridges, 2018) De term severe sepsis wordt volgens sepsis -3 niet langer aanbevolen omdat het moeilijk klinisch te identificeren is en niet helpt bij het begeleiden van klinische behandelinterventies (Makic & Bridges, 2018; Salomao et al., 2019; Worapratya & Wuthisuthimethawee, 2019).
Severe sepsis kenmerkt zich door sepsis geïnduceerde hypotensie/hypoperfusie met een systolische bloeddruk (SBD) onder 90 mmHg, een mean arterial pressure (MAP) onder de 70 mmHg of een daling van de SBD van 40 mmHg in vergelijking met de basiswaarde, een serum lactaat boven 2 mmol/liter en tekens van orgaandisfunctie zijnde acute oligurie,… (Makic & Bridges, 2018) De term severe sepsis wordt volgens sepsis -3 niet langer aanbevolen omdat het moeilijk klinisch te identificeren is en niet helpt bij het begeleiden van klinische behandelinterventies (Makic & Bridges, 2018; Salomao et al., 2019; Worapratya & Wuthisuthimethawee, 2019).
SEPTISCHE SHOCK
Septische shock moet volgens Sepsis-3 beschreven worden als een subgroep van sepsis waarbij bijzondere circulatie-, cellulaire en metabole afwijkingen gepaard gaan met een groter risico op sterfte dan bij sepsis alleen (Coopersmith et al., 2018; Rello, Valenzuela-Sanchez, Ruiz-Rodriguez, & Moyano, 2017; Rhodes et al., 2017; Salomao et al., 2019; Singer et al., 2016). Patiënten met septische shock kunnen klinisch worden geïdentificeerd door een vasopressor vereiste om een gemiddelde arteriële druk van 65 mmHg of meer en een serumlactaatgehalte van meer dan 2 mmol/liter te handhaven ondanks adequate vochtresuscitatie (Hotchkiss et al., 2017; Salomao et al., 2019; Singer et al., 2016; Worapratya & Wuthisuthimethawee, 2019). In de vorige definitie van de task force van 2001 werd septische shock omschreven als “een toestand van acuut falen van de bloedsomloop”. De task force gaf de voorkeur om een bredere visie om septische shock te onderscheiden van cardiovasculaire disfunctie alleen en om het belang van cellulaire afwijkingen te erkennen. De task force was het er over eens dat de septische shock een ernstigere ziekte moet weerspiegelen met een veel grotere kans op overlijden dan sepsis alleen. (Singer et al., 2016)
De task force beoordeelde afspraken omtrent de beschrijvende termen “hypotensie”, “behoefte aan vasopressortherapie”, “verhoogd lactaat” en “adequate vloeistofresuscitatie” voor opname in de nieuwe klinische criteria. Dit proces was iteratief en werd geïnformeerd door het raadplegen van databanken. Hypotensie dient worden aangeduid als een gemiddelde arteriële druk van minder dan 65 mmHg. Deze beslissing werd genomen omdat deze het vaakste werd opgenomen in datasets die zijn afgeleid van patiënten met sepsis. De systolische bloeddruk werd gebruikt als een qSOFA-criterium omdat deze het meest werd geregistreerd in de datasets van het elektronische medisch dossier. Een meerderheid van de werkgroep was het er mee eens dat een verhoogd lactaatgehalte een weerspiegeling is van cellulaire disfunctie. De task force erkent echter dat meerdere factoren zoals onvoldoende zuurstoftoediening in het weefsel, verminderde aërobe ademhaling, versnelde aërobe glycolyse en verminderde leverklaring ook een rol spelen. Hyperlactatemie is echter een redelijke indicator voor de ernst van de ziekte en een hogere mortaliteit te voorspellen. (Singer et al., 2016) Hoewel er een duidelijke reden was waarom klinische criteria voor septische shock hypotensie, vasopressoren en een verhoogd lactaat vereisen, door significant hogere mortaliteit dan één van deze op zichzelf, blijven vele in de gemeenschap geloven dat shock gedefinieerd moet worden als hypotensie/vasopressors OF verhoogd lactaat in plaats van EN. Bovendien kunnen veel locaties in de wereld geen lactaat meten, wat leidt tot de vraag hoe septische shock aan het bed te identificeren als een clinicus geen lactaat kan meten. (Coopersmith et al., 2018) Criteria voor “adequate vloeistofresuscitatie” of “behoefte aan vasopressortherapie” konden niet expliciet werden gespecificieerd omdat deze sterk afhankelijk zijn van de gebruiker en afhankelijk zijn van variabele bewakingsmodaliteiten en hemodynamische doelen voor de behandeling. (Coopersmith et al., 2018; Singer et al., 2016)
Septische shock moet volgens Sepsis-3 beschreven worden als een subgroep van sepsis waarbij bijzondere circulatie-, cellulaire en metabole afwijkingen gepaard gaan met een groter risico op sterfte dan bij sepsis alleen (Coopersmith et al., 2018; Rello, Valenzuela-Sanchez, Ruiz-Rodriguez, & Moyano, 2017; Rhodes et al., 2017; Salomao et al., 2019; Singer et al., 2016). Patiënten met septische shock kunnen klinisch worden geïdentificeerd door een vasopressor vereiste om een gemiddelde arteriële druk van 65 mmHg of meer en een serumlactaatgehalte van meer dan 2 mmol/liter te handhaven ondanks adequate vochtresuscitatie (Hotchkiss et al., 2017; Salomao et al., 2019; Singer et al., 2016; Worapratya & Wuthisuthimethawee, 2019). In de vorige definitie van de task force van 2001 werd septische shock omschreven als “een toestand van acuut falen van de bloedsomloop”. De task force gaf de voorkeur om een bredere visie om septische shock te onderscheiden van cardiovasculaire disfunctie alleen en om het belang van cellulaire afwijkingen te erkennen. De task force was het er over eens dat de septische shock een ernstigere ziekte moet weerspiegelen met een veel grotere kans op overlijden dan sepsis alleen. (Singer et al., 2016)
De task force beoordeelde afspraken omtrent de beschrijvende termen “hypotensie”, “behoefte aan vasopressortherapie”, “verhoogd lactaat” en “adequate vloeistofresuscitatie” voor opname in de nieuwe klinische criteria. Dit proces was iteratief en werd geïnformeerd door het raadplegen van databanken. Hypotensie dient worden aangeduid als een gemiddelde arteriële druk van minder dan 65 mmHg. Deze beslissing werd genomen omdat deze het vaakste werd opgenomen in datasets die zijn afgeleid van patiënten met sepsis. De systolische bloeddruk werd gebruikt als een qSOFA-criterium omdat deze het meest werd geregistreerd in de datasets van het elektronische medisch dossier. Een meerderheid van de werkgroep was het er mee eens dat een verhoogd lactaatgehalte een weerspiegeling is van cellulaire disfunctie. De task force erkent echter dat meerdere factoren zoals onvoldoende zuurstoftoediening in het weefsel, verminderde aërobe ademhaling, versnelde aërobe glycolyse en verminderde leverklaring ook een rol spelen. Hyperlactatemie is echter een redelijke indicator voor de ernst van de ziekte en een hogere mortaliteit te voorspellen. (Singer et al., 2016) Hoewel er een duidelijke reden was waarom klinische criteria voor septische shock hypotensie, vasopressoren en een verhoogd lactaat vereisen, door significant hogere mortaliteit dan één van deze op zichzelf, blijven vele in de gemeenschap geloven dat shock gedefinieerd moet worden als hypotensie/vasopressors OF verhoogd lactaat in plaats van EN. Bovendien kunnen veel locaties in de wereld geen lactaat meten, wat leidt tot de vraag hoe septische shock aan het bed te identificeren als een clinicus geen lactaat kan meten. (Coopersmith et al., 2018) Criteria voor “adequate vloeistofresuscitatie” of “behoefte aan vasopressortherapie” konden niet expliciet werden gespecificieerd omdat deze sterk afhankelijk zijn van de gebruiker en afhankelijk zijn van variabele bewakingsmodaliteiten en hemodynamische doelen voor de behandeling. (Coopersmith et al., 2018; Singer et al., 2016)
Let's talk about sepsis
De term sepsis komt van het Griekse sŹcZ, wat rotting betekent. Het werd door Hippocrates gekarakteriseerd als een gevaarlijk, geurig, biologisch verval van het lichaam. Decennia lang werd sepsis beschouwd als een systemische verspreiding van een infectie die leidde tot systemische klinische gebeurtenissen waarbij meerdere organen en systemen werden aangetast. Septikemie en bloedvergiftiging waren de termen om deze aandoening te definiëren. Het inzicht in dat systemische manifestaties van infectie kunnen optreden via ontstekingsmediatoren zonder de noodzaak van verspreiding van micro-organismen heeft geleid tot het modern concept van sepsis. (Salomao et al., 2019) Sepsis, als een manifestatie van verschillende endemische en epidemische ziekten, heeft een diepgaande invloed gehad op de geschiedenis van de mensheid. Één van de meest gekende is de pestepidemie, die in septikemische vorm één derde van de Europese bevolking in de 14de eeuw heeft gedecimeerd. (Salomao et al., 2019) Vandaag de dag is sepsis nog steeds een belangrijke oorzaak van morbiditeit en sterfte wereldwijd (Garbero et al., 2019; Rudd et al., 2020; Salomao et al., 2019).
De term sepsis komt van het Griekse sŹcZ, wat rotting betekent. Het werd door Hippocrates gekarakteriseerd als een gevaarlijk, geurig, biologisch verval van het lichaam. Decennia lang werd sepsis beschouwd als een systemische verspreiding van een infectie die leidde tot systemische klinische gebeurtenissen waarbij meerdere organen en systemen werden aangetast. Septikemie en bloedvergiftiging waren de termen om deze aandoening te definiëren. Het inzicht in dat systemische manifestaties van infectie kunnen optreden via ontstekingsmediatoren zonder de noodzaak van verspreiding van micro-organismen heeft geleid tot het modern concept van sepsis. (Salomao et al., 2019) Sepsis, als een manifestatie van verschillende endemische en epidemische ziekten, heeft een diepgaande invloed gehad op de geschiedenis van de mensheid. Één van de meest gekende is de pestepidemie, die in septikemische vorm één derde van de Europese bevolking in de 14de eeuw heeft gedecimeerd. (Salomao et al., 2019) Vandaag de dag is sepsis nog steeds een belangrijke oorzaak van morbiditeit en sterfte wereldwijd (Garbero et al., 2019; Rudd et al., 2020; Salomao et al., 2019).
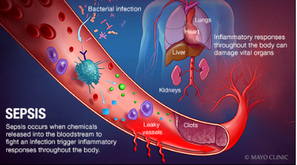
Het is een syndroom dat wordt gevormd door pathogene factoren en gastheerfactoren (bijvoorbeeld ras, geslacht en andere genetische determinanten, leeftijd, comorbiditeiten, omgeving) met kenmerken die in de loop van de tijd evolueren. Wat sepsis onderscheidt van infectie is een afwijkende of ontregelde gastheerreactie en de aanwezigheid van orgaandisfunctie. Sepsis-geïnduceerde orgaandisfunctie kan occult zijn, daarom moet de aanwezigheid ervan worden overwogen bij elke patiënt die een infectie vertoont. Omgekeerd kan een onherkenbare infectie de oorzaak zijn van een nieuwe orgaanuitval. Elke onverklaarbare orgaandisfunctie zou mogelijks de oorzaak kunnen zijn van een onderliggende infectie. (Singer et al., 2016)
Sepsis is een complexe aandoening die zich ontwikkelt als een ontregelde gastheerreactie op een infectie, en wordt geassocieerd met acute orgaandisfunctie en een hoog risico op overlijden. Het syndroom heeft een dringende behandeling nodig en daarom is het bewustzijn van de aanwezige kenmerken van groot belang (Cecconi, M., Evans, L., Levy, M., & Rhodes, A., 2018). Het kan leiden tot shock, multi-orgaanfalen en de dood. Vooral als het niet tijdig herkend en behandeld wordt. Het is een ernstige medische aandoening. (van der Woude et al., 2018)
Sepsis is een complexe aandoening die zich ontwikkelt als een ontregelde gastheerreactie op een infectie, en wordt geassocieerd met acute orgaandisfunctie en een hoog risico op overlijden. Het syndroom heeft een dringende behandeling nodig en daarom is het bewustzijn van de aanwezige kenmerken van groot belang (Cecconi, M., Evans, L., Levy, M., & Rhodes, A., 2018). Het kan leiden tot shock, multi-orgaanfalen en de dood. Vooral als het niet tijdig herkend en behandeld wordt. Het is een ernstige medische aandoening. (van der Woude et al., 2018)
Gevolgen
Sepsis is een veelvoorkomend probleem in de gezondheidszorg dat elk jaar miljoenen mensen treft (Coopersmith et al., 2018; Garbero et al., 2019; Rhodes et al., 2017; Rudd et al., 2020). Het is een vaak voorkomende, potentieel levensbedreigende reactie op een infectie en een medische urgentie (Levy, Evans, & Rhodes, 2018; Rhodes et al., 2017; Smyth et al., 2019; Walters, 2018). Hoewel er een richtlijn bestaat, is de sterfte wereldwijd nog steeds hoog (Rudd et al., 2020; Worapratya & Wuthisuthimethawee, 2019). Sepsis is een belangrijke oorzaak van morbiditeit en mortaliteit (Makic & Bridges, 2018). Uit de recente studie die gepubliceerd werd in de The Lancet kan geconcludeerd worden dat 1 op de 5 sterfgevallen wereldwijd in verband kan worden gebracht met sepsis (Rudd et al., 2020). Sepsis is dus een belangrijk volksgezondheidsprobleem met aanzienlijke economische gevolgen. De Wereldgezondheidsvergadering en de World Health Organization hebben in 2017 sepsis tot een wereldwijde gezondheidsprioriteit gemaakt en hebben een resolutie aangenomen om de preventie, de diagnose en het beheer van sepsis te verbeteren. (Cecconi, M., Evans, L., Levy, M., & Rhodes, A., 2018; Kempker, Wang, & Martin, 2018)
De Global Sepsis Alliance beschrijft dat de mortaliteit tussen 15 en meer dan 50% varieert afhankelijk van het land. Dit wordt in de studie vanuit The Lancet bevestigde ook dat ongeveer 85% van de sepsisgevallen zich voordeed in landen met een laag of gemiddeld inkomen (Rudd et al., 2020). Sepsis is in de Verenigde Staten goed voor 10% van de opnames op de intensieve zorgen (Garbero et al., 2019). In de Verenigde Staten is sepsis de meest voorkomende oorzaak van mortaliteit in het ziekenhuis en kost het meer dan 24 miljard dollar per jaar. (Rudd et al., 2020).
In het Verenigd Koninkrijk wordt de mortaliteit geschat op 20%, wat overeenkomt met ongeveer 51.966 sterfgevallen per jaar. Jaarlijks zijn er 25.000 ziekenhuisopnames met sepsis bij kinderen. (Sepsistrust, s.a) In Nederland is sepsis de belangrijkste doodsoorzaak op de intensieve zorgen. Jaarlijks sterven er ongeveer 3.500 patiënten ten gevolge van sepsis. Er wordt geschat dat er jaarlijks 13.000 patiënten opgenomen worden met sepsis. (Hanrath & Hamel, 2017) In Nederland gaat sepsis gepaard met een mortaliteit van circa 20%. Hoe uitgebreider het orgaanfalen, des te groter het risico op overlijden (Wiersinga W.J. et al., 2017). Hoge sterftecijfers worden geassocieerd met sepsis vanwege het progressieve karakter ervan (Walters, 2018).
Overlevende patiënten dragen levenslang gevolgen van sepsis (Global Sepsis Alliance, s.a). Veel patiënten functioneren, jaren na een episode van sepsis, fysiek minder dan hun leeftijdsgenoten. Als een patiënt met sepsis een chronische ziekte heeft, verergert deze vaak na de septische episode (Wiersinga W.J., et al., 2017). Ongeveer 40% van de overlevenden van sepsis in het Verenigd Koninkrijk hebben één of meer cognitieve, psychologische of fysieke gevolgen (Sepsistrust, s.a). Tot zeker twee jaar na het ontslag uit het ziekenhuis hebben patiënten na het doormaken van sepsis een verhoogd risico op vroegtijdig overlijden. Gemiddeld 39% van de patiënten overlijdt na een doorgemaakte sepsis binnen het jaar. (Hanrath & Hamel, 2017)
Sepsis is een veelvoorkomend probleem in de gezondheidszorg dat elk jaar miljoenen mensen treft (Coopersmith et al., 2018; Garbero et al., 2019; Rhodes et al., 2017; Rudd et al., 2020). Het is een vaak voorkomende, potentieel levensbedreigende reactie op een infectie en een medische urgentie (Levy, Evans, & Rhodes, 2018; Rhodes et al., 2017; Smyth et al., 2019; Walters, 2018). Hoewel er een richtlijn bestaat, is de sterfte wereldwijd nog steeds hoog (Rudd et al., 2020; Worapratya & Wuthisuthimethawee, 2019). Sepsis is een belangrijke oorzaak van morbiditeit en mortaliteit (Makic & Bridges, 2018). Uit de recente studie die gepubliceerd werd in de The Lancet kan geconcludeerd worden dat 1 op de 5 sterfgevallen wereldwijd in verband kan worden gebracht met sepsis (Rudd et al., 2020). Sepsis is dus een belangrijk volksgezondheidsprobleem met aanzienlijke economische gevolgen. De Wereldgezondheidsvergadering en de World Health Organization hebben in 2017 sepsis tot een wereldwijde gezondheidsprioriteit gemaakt en hebben een resolutie aangenomen om de preventie, de diagnose en het beheer van sepsis te verbeteren. (Cecconi, M., Evans, L., Levy, M., & Rhodes, A., 2018; Kempker, Wang, & Martin, 2018)
De Global Sepsis Alliance beschrijft dat de mortaliteit tussen 15 en meer dan 50% varieert afhankelijk van het land. Dit wordt in de studie vanuit The Lancet bevestigde ook dat ongeveer 85% van de sepsisgevallen zich voordeed in landen met een laag of gemiddeld inkomen (Rudd et al., 2020). Sepsis is in de Verenigde Staten goed voor 10% van de opnames op de intensieve zorgen (Garbero et al., 2019). In de Verenigde Staten is sepsis de meest voorkomende oorzaak van mortaliteit in het ziekenhuis en kost het meer dan 24 miljard dollar per jaar. (Rudd et al., 2020).
In het Verenigd Koninkrijk wordt de mortaliteit geschat op 20%, wat overeenkomt met ongeveer 51.966 sterfgevallen per jaar. Jaarlijks zijn er 25.000 ziekenhuisopnames met sepsis bij kinderen. (Sepsistrust, s.a) In Nederland is sepsis de belangrijkste doodsoorzaak op de intensieve zorgen. Jaarlijks sterven er ongeveer 3.500 patiënten ten gevolge van sepsis. Er wordt geschat dat er jaarlijks 13.000 patiënten opgenomen worden met sepsis. (Hanrath & Hamel, 2017) In Nederland gaat sepsis gepaard met een mortaliteit van circa 20%. Hoe uitgebreider het orgaanfalen, des te groter het risico op overlijden (Wiersinga W.J. et al., 2017). Hoge sterftecijfers worden geassocieerd met sepsis vanwege het progressieve karakter ervan (Walters, 2018).
Overlevende patiënten dragen levenslang gevolgen van sepsis (Global Sepsis Alliance, s.a). Veel patiënten functioneren, jaren na een episode van sepsis, fysiek minder dan hun leeftijdsgenoten. Als een patiënt met sepsis een chronische ziekte heeft, verergert deze vaak na de septische episode (Wiersinga W.J., et al., 2017). Ongeveer 40% van de overlevenden van sepsis in het Verenigd Koninkrijk hebben één of meer cognitieve, psychologische of fysieke gevolgen (Sepsistrust, s.a). Tot zeker twee jaar na het ontslag uit het ziekenhuis hebben patiënten na het doormaken van sepsis een verhoogd risico op vroegtijdig overlijden. Gemiddeld 39% van de patiënten overlijdt na een doorgemaakte sepsis binnen het jaar. (Hanrath & Hamel, 2017)

Uitdagingen
Sepsis is een veel voorkomende presentatie op de spoedgevallendienst (Garbero et al., 2019; Hanrath & Hamel, 2017; Worapratya & Wuthisuthimethawee, 2019). Sepsis wordt vaak te weinig in een vroeg stadium gediagnosticeerd, wanneer het nog steeds potentieel omkeerbaar is (Hotchkiss et al., 2017). Het is geen duidelijk omschreven ziekte, maar eerder een niet-specifiek, klinisch syndroom dat ontstaat uit verschillende combinaties van ziekteverwekkers, gastheer- en orgaandisfuncties (Hotchkiss et al., 2017; Kempker, Wang, & Martin, 2018). Bijvoorbeeld patiënten kunnen klachten hebben van een zeer onwel gevoel en hebben niet noodzakelijk een hoge temperatuur (Freitag, Constanti, O'Flynn, & Faust, 2016). Sepsis is moeilijk te herkennen omdat veel van de symptomen zoals koorts, tachypnoe en tachycardie ook bij andere ziektebeelden voorkomen bijvoorbeeld bij brandwonden, ernstige pijn of bij geneesmiddelenreacties (Hanrath & Hamel, 2017).
Sepsis is een veel voorkomende presentatie op de spoedgevallendienst (Garbero et al., 2019; Hanrath & Hamel, 2017; Worapratya & Wuthisuthimethawee, 2019). Sepsis wordt vaak te weinig in een vroeg stadium gediagnosticeerd, wanneer het nog steeds potentieel omkeerbaar is (Hotchkiss et al., 2017). Het is geen duidelijk omschreven ziekte, maar eerder een niet-specifiek, klinisch syndroom dat ontstaat uit verschillende combinaties van ziekteverwekkers, gastheer- en orgaandisfuncties (Hotchkiss et al., 2017; Kempker, Wang, & Martin, 2018). Bijvoorbeeld patiënten kunnen klachten hebben van een zeer onwel gevoel en hebben niet noodzakelijk een hoge temperatuur (Freitag, Constanti, O'Flynn, & Faust, 2016). Sepsis is moeilijk te herkennen omdat veel van de symptomen zoals koorts, tachypnoe en tachycardie ook bij andere ziektebeelden voorkomen bijvoorbeeld bij brandwonden, ernstige pijn of bij geneesmiddelenreacties (Hanrath & Hamel, 2017).

Het identificeren van sepsis op de spoedgevallendienst kan een uitdaging zijn door de complexiteit en de klinische heterogeniteit. (Garbero et al.,2019; Singer et al., 2016) De verschillende verschijningsvormen van sepsis maken de diagnose moeilijk, zelfs voor ervaren clinici (Hanrath & Hamel, 2017; Kempker, Wang, & Martin, 2018; Singer et al., 2016). Bij patiënten die met sepsis opgenomen worden is de ernst van hun ziekte niet altijd direct duidelijk. Een levensbedreigende infectie kan gemakkelijk over het hoofd worden gezien. (Brink et al., 2019) De spoedgevallendienst kan door het drukke karakter een extra uitdaging zijn voor vroegtijdige detectie van septische patiënten (Garbero et al., 2019). Aangezien sepsis wordt gedefinieerd als een ontregelde gastheerreactie op een infectie en orgaandisfunctie veroorzaakt die niet kan worden gediagnosticeerd door oppervlakkige beoordeling, kan triage en het herkennen van sepsis op de spoedgevallendienst een uitdaging zijn. (Worapratya & Wuthisuthimethawee, 2019)
Wat het ook moeilijk maakt, is dat er geen sluitende diagnostische methoden zijn om sepsis vast te stellen. Er is geen enkele methode die de diagnose sepsis precies kan aantonen. De screeningstools, die later besproken worden, geven eigenlijk alleen een vermoeden aan. (Hanrath & Hamel, 2017; Rudd et al., 2018)
Wat het ook moeilijk maakt, is dat er geen sluitende diagnostische methoden zijn om sepsis vast te stellen. Er is geen enkele methode die de diagnose sepsis precies kan aantonen. De screeningstools, die later besproken worden, geven eigenlijk alleen een vermoeden aan. (Hanrath & Hamel, 2017; Rudd et al., 2018)

Internationale richtlijnen voor sepsis pleiten ervoor dat de behandeling zo snel mogelijk wordt gestart (Smyth et al., 2019). Met betere kennis van de aandoening en bewustwording van de symptomen zijn verpleegkundigen beter in staat om tijdig in te grijpen en dat is belangrijk (Hanrath & Hamel, 2017). Vergelijkbaar met een beroerte of een myocardinfarct heeft sepsis zijn “gouden uur” waar de behandeling met antibiotica veel effectiever is om de mortaliteit te verminderen (Kempker et al., 2018; Rhodes et al., 2017). In dit “gouden uur” na het ontstaan van sepsis, kan een beginnende infectie zich ontwikkelen tot een massale septische shock met multi-orgaanfalen. In dit proces van infectie, sepsis tot septische shock daalt de overlevingskans. Daarnaast stijgt de sterftekans met 7% per uur bij vertraging in de toediening van de adequate antibiotica. Als een sepsis te laat wordt herkend en behandeld, zal de kans op het ontwikkelen van multi-orgaanfalen toenemen. Het aantal organen met gestoorde functie is direct verbonden met een hogere mortaliteit, langere ligduur, meer complicaties en langere beademingsduur. (Hanrath & Hamel, 2017) Vroege herkenning en behandeling zijn essentieel voor de overleving van patiënten met sepsis (Brink et al., 2019; Coopersmith et al., 2018; Kempker et al., 2018;Levy et al., 2018; Makic & Bridges, 2018; Rhodes et al., 2017; Rudd et al., 2018; Rudd et al., 2020; Singer et al.,2016; Smyth et al., 2019; van der Woude et al.,2018; Walters et al., 2018).
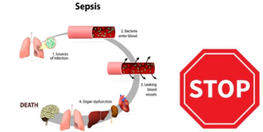
Buiten de mortaliteit die vermindert, wordt ook het voordeel van een verminderde verblijfsduur in het ziekenhuis, verminderde morbiditeit en verminderde kosten die verband houden met sepsis vastgesteld (Coopersmith et al., 2018; van der Woude et al., 2018; Walters, 2018).

